ยาสามัญประจำบ้าน คือ ยาที่กระทรวงสาธารณสุขได้กำหนดให้เป็นรายการยาปลอดภัยที่ประชาชนสามารถหาซื้อได้เองเพื่อใช้ในการรักษา บรรเทาอาการ รวมไปถึงป้องกันความเจ็บป่วยเบื้องต้น หรืออาการบาดเจ็บเล็กๆ น้อยๆ เช่น อาการไข้ ปวดศีรษะ เป็นหวัด น้ำมูกไหล ปวดท้อง ท้องเสีย ท้องผูก อาเจียน เมารถ หรือเมาเรือ โดยเราทุกคนสามารถหาซื้อชุดยาประจำบ้านดังกล่าวได้นอกสถานพยาบาล อาทิ ร้านสะดวกซื้อหรือร้านขายยาทั่วไป โดยไม่จำเป็นต้องถูกสั่งจ่ายโดยบุคลากรทางการแพทย์ (ต้องมีคำว่า ‘ยาสามัญประจำบ้าน’ ในกรอบสีเขียวอยู่บนบรรจุภัณฑ์) แต่นอกเหนือจากยาสามัญประจำบ้านแล้ว เรามักมียาสามัญที่อาจได้รับมาจากโรงพยาบาลหรือร้านขายยาไว้ติดบ้านเช่นกัน
คำแนะนำในการใช้ยาที่ ‘ไม่ใช่ยาสามัญประจำบ้าน’ แต่มักมีติดบ้าน
สำหรับยาที่ไม่ใช่ยาสามัญประจำบ้านแต่คนส่วนใหญ่มักมีติดบ้านไว้เพื่อบรรเทาหรือรักษาอาการเจ็บป่วยด้วยตัวเอง มีคำแนะนำและข้อควรระวังดังต่อไปนี้
1. กลุ่มยาแก้หวัดสำเร็จรูป
ด้วยอาการไข้หวัดส่วนมากแล้วมักเกิดจากเชื้อไวรัส ซึ่งในปัจจุบันยังไม่มียาใดที่สามารถฆ่าเชื้อไวรัสได้ ดังนั้น การรักษาจึงเป็นเพียงการใช้ยาเพื่อบรรเทาตามอาการที่เป็นเท่านั้น โดยสูตรยาของกลุ่มยานี้มักประกอบด้วยยาจำนวน 2-3 ชนิดใน 1 เม็ด ได้แก่ ยาแก้ปวด ลดไข้, ยาแก้แพ้ ลดน้ำมูก หรืออาจมีการผสมยาแก้คัดจมูกในสูตรยา ซึ่งข้อควรระวังสำหรับการกินยากลุ่มนี้ คือหากอาการหวัด มีไข้หรือปวดศรีษะร่วมด้วย ไม่จำเป็นต้องทานพาราเซตตามอลเพิ่มเติม เนื่องจากในสูตรยานี้มีชนิดยาดังกล่าวนี้อยู่แล้ว
ยาแก้หวัดในกลุ่มดังกล่าวยังมีผลข้างเคียงที่สามารถพบได้บ่อย นั่นคือ ปากแห้ง คอแห้ง มีอาการหัวใจเต้นเร็ว และง่วงนอน ซึ่งอาจมีผลกระทบต่อการเรียน การทำงาน และการใช้ชีวิตประจำวัน ดังนั้น จึงต้องระมัดระวัง หรือหลีกเลี่ยงและเลือกใช้ยาแก้หวัดกลุ่มที่ไม่ง่วงนอนทดแทน
นอกจากนี้ ยังมียาแก้แพ้หรือยาต้านฮีสตามีนรุ่นที่สอง (Second-generation Antihistamines) ที่มีฤทธิ์ต้านอักเสบ ออกฤทธิ์ได้นาน และไม่ทำให้ง่วงซึม ซึ่งมักถูกเรียกในท้องตลาดว่า ‘ยาแก้แพ้แบบไม่ง่วง’ สำหรับชนิดที่เป็นนิยม เช่น ลอราทาดีน (Loratadine) อย่างไรก็ตาม แม้จะมีการพัฒนาให้ผลข้างเคียงที่ทำให้มีอาการง่วงซึมและมีผลข้างเคียงน้อยลง อีกทั้งปลอดภัยมากขึ้น แต่ความไวต่อยาในคนไข้แต่ละรายแตกต่างกันไป เราจึงควรสังเกตอาการตัวเองหลังการกินยาทุกครั้ง หากพบความผิดปกติ ควรปรึกษาแพทย์ผู้เชี่ยวชาญ
2. กลุ่มยาพ่นแก้คัดจมูก
สำหรับยาในกลุ่มนี้จะเป็นยาแก้คัดจมูกที่ออกฤทธิ์ช่วยให้หลอดเลือดบริเวณจมูกหดตัว สามารถลดอาการบวมและคัดแน่นจมูกเนื่องจากหลอดเลือดขยายตัวจากสาเหตุต่างๆ ได้ เช่น ยา ออกซี่เมตาโซลีน (Oxymetazoline) ข้อควรระวังสำหรับยาชนิดนี้คือไม่ควรใช้พ่นนานเกิน 3-5 วัน เนื่องจากจะทำให้มีอาการคัดจมูกมากขึ้นหรือโพรงจมูกอักเสบได้
3. ยาแก้ปวด
ยาแก้ปวดนับว่าเป็นยาสามัญที่แทบจะมีติดไว้ในทุกบ้าน เนื่องจากมีสรรพคุณที่ช่วยระงับความเจ็บปวดได้หลากหลายและรวดเร็ว โดยสามารถแบ่งได้ดังนี้
กลุ่มพาราเซตามอล คือกลุ่มยาที่จะช่วยระงับอาการปวดอ่อนๆ ได้ดี ถึงแม้พาราเซตามอลจะเป็นยาสามัญประจำบ้าน แต่หากใช้เกินขนาดหรือใช้ต่อเนื่องนานเกินกว่าที่ฉลากยากำหนดไว้ จะส่งผลต่อตับและไตได้
กลุ่มยาแอสไพริน เป็นกลุ่มยาที่จะไประงับอาการปวดด้วยกระบวนการเดียวกันกับพาราเซตามอล แต่ออกฤทธิ์ได้ดีกว่าต่ออาการบวม ขณะที่ก็มีผลข้างเคียงจากการใช้ยามากกว่า ดังนั้น การจะใช้ยาในกลุ่มนี้ จึงควรปรึกษาแพทย์ก่อนการใช้เสมอ
ยาแก้ปวดต้านการอักเสบที่ไม่ใช่สเตียรอยด์ หรือ NSAIDs (Non-Sterodical Anti-Inflammatory Drugs) เป็นกลุ่มยาที่ใช้ระงับอาการปวดคล้ายกับพาราเซตามอล แต่จะออกฤทธิ์มากกว่า โดยจะช่วยระงับอาการปวดระดับกลางถึงรุนแรงได้ ที่รู้จักกันดี เช่น พอนสแตน (Ponstan) ไอบูโพรเฟน (Ibuprofen) ไดโคลฟีแนค (Diclofenac) และนาพรอกเซน (Naproxen) สำหรับข้อควรระวัง ด้วยยาในกลุ่มนี้มีฤทธิ์กัดกระเพาะอาการ จึงควรรับประทานหลังอาหารทันทีและดื่มน้ำตามมากๆ สำหรับผู้ที่มีปัญหาในเรื่องหัวใจและหลอดเลือดควรหลีกเลี่ยง
4. ยาบรรเทาอาการไอแบบไม่มีเสมหะ
ยาในกลุ่มนี้ที่ถูกใช้อย่างแพร่หลาย ได้แก่ เดกซ์โทรเมทอร์แฟน (Dextromethorphan) ซึ่งจะออกฤทธิ์ต่อระบบประสาทส่วนกลาง จึงช่วยลดอาการไอ แต่ไม่สามารถใช้รักษาอาการไอเรื้อรัง หรืออาการที่เกิดขึ้นจากปัญหาระบบทางเดินหายใจในระยะยาวได้ อาการข้างเคียงที่เกิดขึ้น คืออาการปากแห้งและคอแห้ง โดยกลุ่มผู้ป่วยที่สามารถใช้ยาชนิดดังกล่าวได้คือผู้ใหญ่และเด็กอายุ 4 ปีขึ้นไป หากกินเกิน 7 วัน แต่อาการไอไม่ดีขึ้น ควรพบแพทย์เพื่อหาสาเหตุที่แท้จริงต่อไป
5. ยาหยอดตา
ยาหยอดตา คือกลุ่มยาที่ใช้สำหรับบรรเทาอาการระคายเคืองตา ตาแห้ง ตาอักเสบ หรือตาล้า เมื่อมีการเปิดใช้งานแล้ว ไม่ควรเก็บไว้นานเกิน 1 เดือน เพราะอาจทำให้เกิดการติดเชื้อได้ สำหรับยาหยอดตาที่มีส่วนผสมของสเตียรอยด์ จะใช้ได้เมื่อมีอาการเท่านั้น เนื่องจากการหยอดสเตียรอยด์เป็นเวลานานอาจกระตุ้นให้เกิดต้อหินหรือต้อกระจกในอนาคตได้
6. ยาทาแก้ผื่นคันจากเชื้อราหรือการอักเสบ
ยาทาสำหรับรักษาผิวที่มีการระคายเคืองแบบชนิดที่มีสเตียรอยด์เป็นส่วนประกอบ ควรทาบางๆ บริเวณที่เป็นเท่านั้น หากไม่มีอาการ สามารถหยุดทาได้ แต่หากอาการระคายเคืองบนผิวหนัง เป็นนานกว่า 2 สัปดาห์ ควรไปพบแพทย์เพื่อตรวจหาสาเหตุและรับการรักษาที่เหมาะสมต่อไป
7. ยาฆ่าเชื้อแบคทีเรีย
ยาฆ่าเชื้อแบคทีเรียที่เป็นที่รู้จักกันดีและและนิยมใช้กันอย่างแพร่หลาย คือ ยาอะม็อกซีซิลิน (Amoxicillin) ซึ่งถือว่าเป็นยาปฏิชีวนะสำหรับยาฆ่าเชื้อแบคทีเรียเท่านั้น มักถูกใช้กับผู้ที่มึอาการคอ หู และจมูกอักเสบจากแบคทีเรีย ปอดบวมจากแบคทีเรีย โดยไม่มีสรรพคุณในการฆ่าเชื้อไวรัส แก้ปวด หรือต้านการอักเสบ สำหรับข้อแนะนำและวิธีใช้ยา คือควรกินให้ครบตามคำสั่งแพทย์อย่างเคร่งครัด เพื่อป้องกันการดื้อยาได้ที่อาจเกิดขึ้นได้
หมายเหตุ: การดื้อยาเกิดจากการใช้ยาปฏิชีวนะหรือยาต้านแบคทีเรียมากจนเกินไป รวมถึงพฤติกรรมการใช้ยาไม่ถูกวิธีตามที่แพทย์สั่ง จนทำให้เชื้อแบคทีเรียมีการปรับตัวและพัฒนาตัวเองขึ้น ซึ่งเชื้อที่ดื้อต่อยา จะรักษาให้หายได้ยากขึ้น ทำให้แพทย์จำเป็นต้องเปลี่ยนไปให้ยาที่มีฤทธิ์แรงมากขึ้น ดังนั้น การใช้ยาฆ่าแบคทีเรียอย่างสมเหตุสมผลจึงมีความสำคัญมากและต้องกินให้ครบตามที่แพทย์สั่งเพื่อคงประสิทธิภาพการรักษาที่ดีที่สุดไว้

การเก็บรักษายาอย่างถูกวิธี
ไม่ว่าจะเป็นยารักษาโรคประจำตัวหรือยาสามัญประจำบ้าน จำเป็นต้องมีวิธีเก็บรักษาอย่างเหมาะสม เพื่อให้การหยิบใช้ทำได้สะดวก ลดความผิดพลาด และช่วยยืดอายุการใช้งานของยาแต่ละชนิด
1. เก็บยาให้พ้นแสงแดด เนื่องจากแสงแดดเป็นปัจจัยที่ส่งผลให้เกิดการเสื่อมสภาพ เพื่อป้องกันยาเสื่อมสภาพ โดยเฉพาะบรรจุภัณฑ์ที่เป็นถุงหรือขวดสีชา รวมทั้งฟอยล์ทึบแสง ไม่ควรแกะเม็ดยาออกจากบรรจุภัณฑ์เมื่อยังไม่ถึงเวลาใช้ยา
2. ควรเก็บยาในอุณหภูมิที่กำหนดไว้ในฉลากหรือเอกสารกำกับยา เนื่องจากอุณหภูมิที่สูงหรือต่ำจนเกินไปอาจส่งผลต่อคุณภาพของยา โดยทั่วไปแล้ว อุณหภูมิที่เหมาะสมกับการเก็บยาอยู่ที่ 18-25 องศาเซลเซียส สำหรับยาบางชนิดอาจต้องเก็บในตู้เย็นที่อุณหภูมิ 2-8 องศาเซลเซียส
3. หลีกเลี่ยงการเก็บยาในพื้นที่ที่มีความชื้น เช่น ห้องน้ำหรือห้องครัว เพราะนอกจากความชื้นจะทำให้ยาเสื่อมสภาพแล้ว อาจทำให้ชั้นเคลือบของยาบางชนิดละลายจนเกิดการติดกันเป็นก้อนได้
4. ปิดขวดหรือภาชนะให้สนิทเมื่อไม่มีการใช้ยา เพื่อหลีกเลี่ยงการสัมผัสกับอากาศ เนื่องจากอากาศมีก๊าซบางชนิดที่สามารถเร่งให้ยาเสื่อมสภาพเร็วขึ้น
5. เก็บยาให้พ้นมือเด็กเพื่อป้องกันอันตรายที่อาจเกิดขึ้น
6. ควรมีฉลากที่ชัดเจน โดยระบุชื่อ จำนวนยาที่ใช้ในการรักษา ข้อบ่งใช้ และข้อควรระวัง อีกทั้งแยกยาที่ใช้ภายนอกออกจากยากิน เช่น ยาสำหรับใช้ภายนอกใช้สีแดง ขณะที่ยากินใช้สีฟ้า เป็นต้น โดยจัดเก็บให้เป็นสัดส่วนเพื่อป้องกันการหยิบยาผิดพลาด
7. ตรวจสอบวันหมดอายุของยาที่เก็บไว้อยู่เสมอ เพื่อป้องกันยาเสื่อมคุณภาพ ในกรณีที่ยามีอายุการใช้งานที่จำกัด ควรระบุวันเปิดใช้ เพื่อหลีกเลี่ยงการใช้ยาหมดอายุ
8. สำหรับรายการยาชนิดเดียวกัน แต่มีจำนวนมากกว่า 1 แนะนำให้จัดเรียงยาตามวันหมดอายุโดยใช้หลักการ FIFO (First In-First Out) หรือหลักการเข้าก่อน-ออกก่อน เช่น ยาที่มีวันหมดอายุหมดเร็วให้จัดวางไว้ด้านนอกสุดเพื่อความสะดวกในการหยิบยามาใช้งานก่อน เป็นต้น
ข้อควรระวังในการใช้ยาสามัญที่มีติดบ้านกับผู้ป่วยกลุ่มพิเศษ
ในการใช้ยาในผู้ป่วยกลุ่มพิเศษ เช่น ผู้สูงวัย ผู้หญิงมีครรภ์ ผู้ป่วยที่มีโรคประจำตัว จะต้องเพิ่มความระมัดระวังในการใช้ยามากขึ้น เพราะมีความเสี่ยงต่อผลข้างเคียงจากการใช้ยา ดังนั้นจึงควรปรึกษาแพทย์หรือเภสัชกรก่อนการใช้ยา
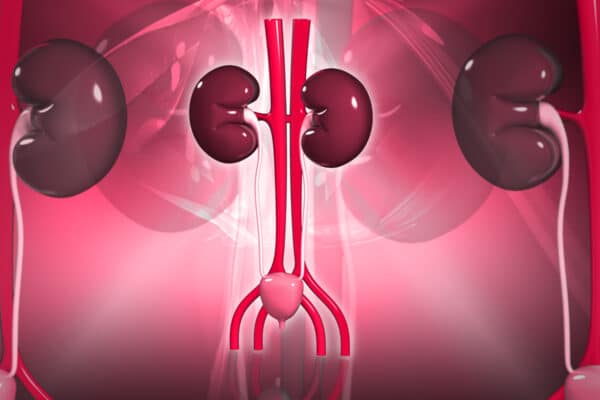
1. ผู้ป่วยโรคไต เนื่องจากผู้ป่วยมีประสิทธิภาพการทำงานของไตลดลง สำหรับยาที่ต้องระวังคือยาในกลุ่มแก้ปวดต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) เพราะมีผลทำให้เลือดไปเลี้ยงไตลดลง เช่น ไอบูโพรเฟน (Ibuprofen), เมเฟนามิค แอซิด (Mefenamic Acid), นาพรอกเซน (Naproxen), ไพร็อกซิแคม (Piroxicam) เป็นต้น
2. ผู้ป่วยโรคตับ ควรหลีกเลี่ยงการกินยาที่ไม่จำเป็น เพราะยาหลายๆ ชนิดถูกขับออกทางตับ และยาบางชนิดอาจทำให้เกิดการอักเสบที่ตับได้ ผู้ป่วยจึงควรใช้ยาภายใต้การดูแลของแพทย์ โดยยาสามัญประจำบ้านที่ควรระวังคือ พาราเซตามอล เนื่องจากผลข้างเคียงที่เด่นชัดที่สุดคือ เป็นพิษต่อตับหากใช้ติดต่อกันเป็นเวลานาน หรือใช้มากเกินขนาดที่กำหนดไว้
3. ผู้ป่วยโรคหัวใจและหลอดเลือด จะต้องระมัดระวังยาในกลุ่มยาแก้ปวดต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) เพราะจะเพิ่มความเสี่ยงต่อการเกิดภาวะหัวใจวายและเส้นเลือดในสมอง ก่อนใช้ยาในกลุ่มนี้ผู้ป่วยควรปรึกษาแพทย์หรือเภสัชกรทุกครั้งเพื่อรับคำแนะนำเกี่ยวกับการใช้ยาและการปฏิบัติตัวอย่างเหมาะสม
4. กลุ่มหญิงตั้งครรภ์จะต้องระวังเรื่องการใช้ยาเป็นอย่างมาก โดยเฉพาะในช่วง 3 เดือนแรกของการตั้งครรภ์ เพราะเป็นช่วงเวลาสำคัญในการสร้างอวัยวะของทารก หากคุณแม่ได้รับยาที่มีผลต่อการเจริญเติบโตของทารก อาจส่งผลเสียที่เป็นอันตรายต่อลูกในครรภ์ได้ การใช้ยาจึงจะต้องระมัดระวังและอยู่ภายใต้การดูแลของแพทย์ผู้เชี่ยวชาญเสมอ
เคล็ดลับการเลือกซื้อผลิตภัณฑ์อาหารเสริม
ในความเป็นจริง การจะมีสุขภาพที่ดีได้ เราไม่จำเป็นจะต้องกินวิตามินเสริมในปริมาณที่สูง แต่เน้นการกินอาหารให้ครบชนิดและครบหมู่ในปริมาณที่พอเหมาะกับร่างกาย ออกกำลังกาย และนอนหลับให้เพียงพอ แต่หากตัดสินใจที่จะบริโภคผลิตภัณฑ์เสริมอาหารเพื่อเพิ่มเติมสารอาหารที่ร่างกายขาดหายไป สิ่งที่ควรคำนึงถึงจะประกอบไปด้วย
1. การแพ้ยา หรือปฏิกิริยาการต่อต้านของภูมิคุ้มกันในร่างกายเมื่อมีการใช้ โดยการแพ้ยาจะแสดงอาการได้หลายรูปแบบ ส่วนใหญ่แล้วจะแสดงให้เห็นทางผิวหนัง เช่น ผื่นแดงคล้ายลมพิษขึ้น หรือคันบริเวณผิวหนัง บางคนอาจตาบวมหรือหน้าบวม ซึ่งอาการเหล่านี้จะมีทั้งระดับที่ไม่รุนแรงหรืออาจร้ายแรงถึงขั้นเสียชีวิตได้ ดังนั้น หากกินอาหารเสริมแล้วพบอาการผิดปกติ ควรหยุดการใช้ยา และทำการพบแพทย์โดยทันที
2. การตีกันของยา หรือภาษาทางการแพทย์เรียกว่า ‘ปฏิกิริยาระหว่างยา’ (Drug Interaction) ผลที่เกิดจากยาตีกัน อาจส่งผลให้ยาชนิดใดชนิดหนึ่งออกฤทธิ์ได้น้อยลง มากขึ้น หรือไม่ออกฤทธิ์เลย ผลที่ตามมาอาจนำไปสู่อาการไม่พึงประสงค์ที่มีตั้งแต่อาการเพียงเล็กน้อยจนส่งผลต่อชีวิตได้
3. ด้วยคนแต่ละคนมีปัจจัยทางร่างกายที่แตกต่างกัน บางคนอาจมีโรคประจำตัว หรือบางคนมีความเสื่อมของอวัยวะตามการใช้งานและอายุที่มากขึ้น ดังนั้น การใช้ยาและอาหารเสริมในแต่ละกลุ่มจะต้องมีข้อควรระวังทั้งชนิดและปริมาณที่จะต้องเหมาะสมต่อร่างกายของแต่ละคนมากที่สุด
จะเห็นได้ว่า ‘ยา’ มีมากมายหลายชนิด ขณะเดียวกัน คนแต่ละคนต่างก็มีความเหมาะสมในการใช้ยาแตกต่างกันไป เพราะฉะนั้น สิ่งที่ดีที่สุดสำหรับการใช้ยา คือการฟังคำแนะนำที่ถูกต้องจากผู้เชี่ยวชาญ ไม่ว่าจะเป็นแพทย์หรือเภสัชกรก่อนการใช้ยาทุกครั้ง เพื่อความปลอดภัยและประโยชน์ที่ร่างกายจะได้รับอย่างแท้จริง
–
อ้างอิง:
ภญ.นันทพร เล็กพิทยา
หัวหน้างานเภสัชกรรมคลินิก ฝ่ายเภสัชกรรม โรงพยาบาลรามาธิบดี